Die weltweit erste personalisierte mRNA-Impfung gegen Melanome wird derzeit an britischen Patienten getestet und gilt als potenzieller „Gamechanger“ für die Krebsbehandlung.
Der Impfstoff wird speziell für Personen entwickelt, die die spezifische genetische Ausstattung ihres Tumors nutzen – und bietet so die besten Heilungschancen.
Es funktioniert, indem es den Körper anweist, Krebszellen aufzuspüren und zu verhindern, dass die tödliche Krankheit erneut auftritt.
Erste Ergebnisse der von den Pharmagiganten Moderna und MSD entwickelten Impfung ergaben, dass sie die Überlebenschancen der tödlichsten Form von Hautkrebs drastisch verbesserte.
Jetzt leitet der University College London Hospitals NHS Foundation Trust (UCLH) die letzte Phase der Versuche mit der Therapie, von der Wissenschaftler hoffen, dass sie auch zur Vorbeugung von Lungen-, Blasen- und Nierenkrebs eingesetzt werden könnte.
Einer der ersten Patienten in der Studie am UCLH ist Steve Young, 52, aus Stevenage, nachdem sich herausstellte, dass es sich bei einer Beule am Kopf, die er seit etwa einem Jahrzehnt hatte, um ein Melanom handelte
Der neue Impfstoff, der weltweit an rund 1.100 Patienten getestet werden soll, ist eine individualisierte Neoantigen-Therapie (INT) und wird manchmal als Krebsimpfstoff bezeichnet.
Es soll das Immunsystem aktivieren, damit es sich gegen die spezifische Krebs- und Tumorart des Patienten wehren kann.
Es ist als mRNA-4157 (V940) bekannt und zielt auf Tumorneoantigene ab, die von Tumoren exprimiert werden und für jeden Patienten individuell sind.
Diese Marker auf dem Tumor können potenziell vom Immunsystem erkannt werden.
Die Impfung trägt die Kodierung für bis zu 34 Neoantigene und aktiviert eine Anti-Tumor-Immunantwort, die auf den einzigartigen Mutationen im Krebs eines Patienten basiert.
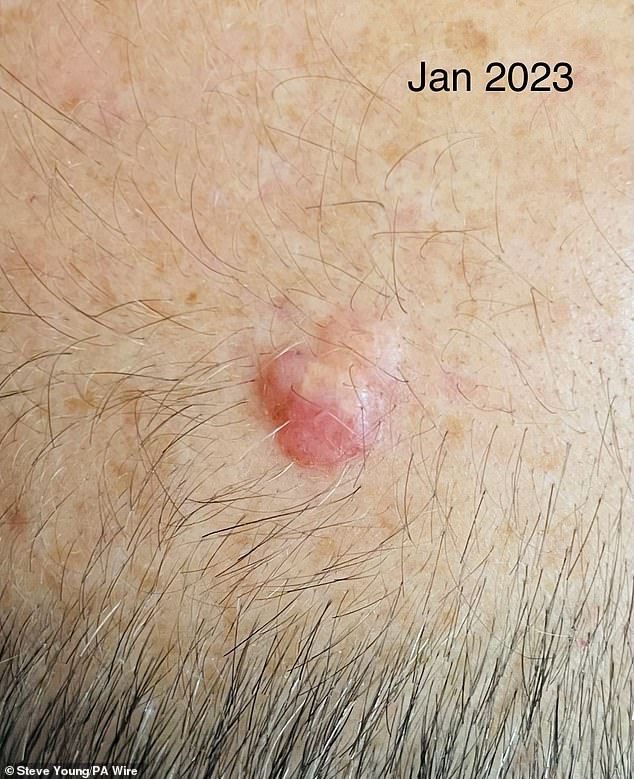
Herr Young, abgebildet im Januar 2023 mit dem Melanom auf dem Kopf
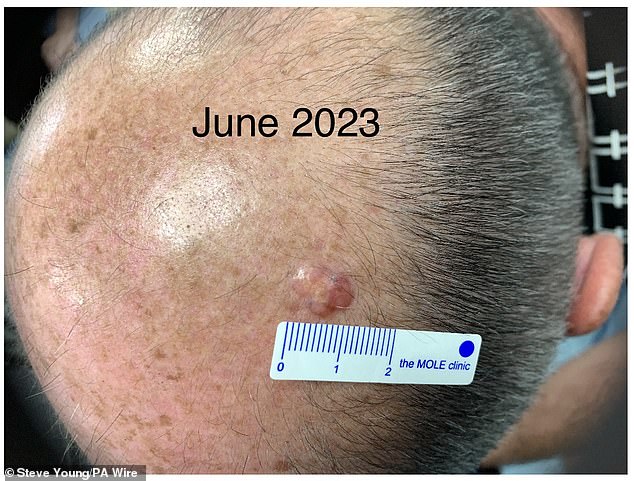
Es stellte sich heraus, dass die Wucherung mit einem Durchmesser von etwa einem Zoll krebsartig war
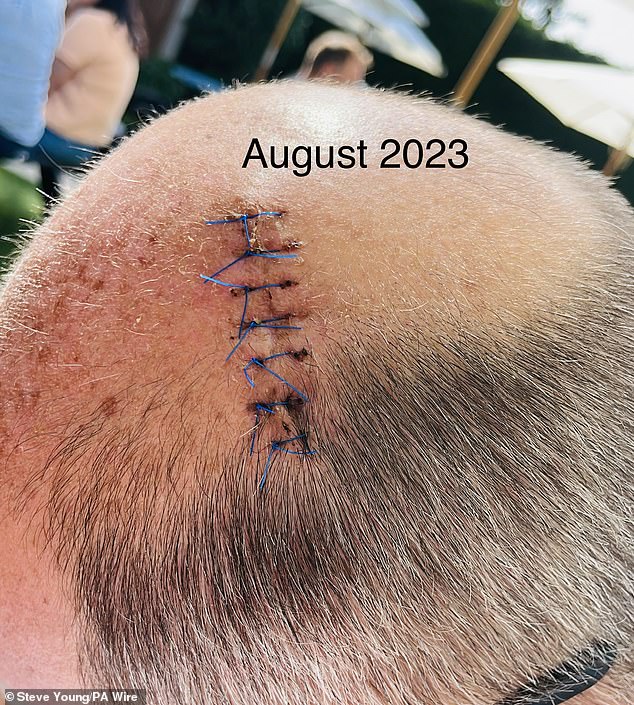
Schließlich ließ Herr Young das Melanom entfernen. Hier sind die Stiche abgebildet, die er im August letzten Jahres hatte
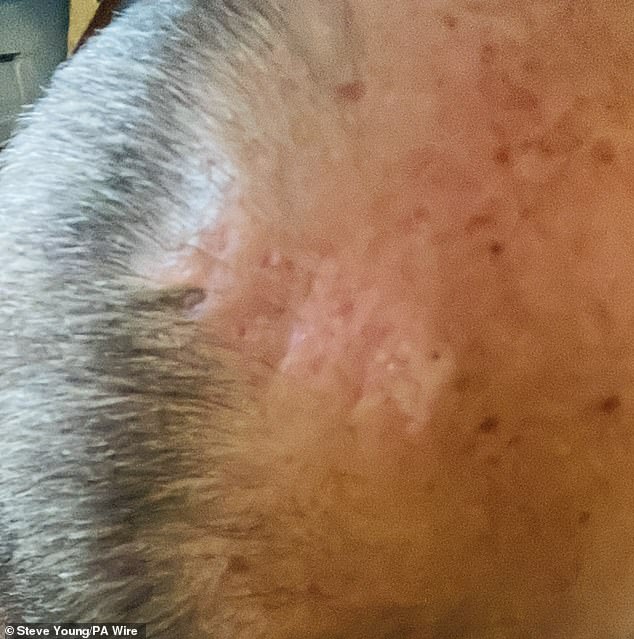
Dies heilte schließlich ab und hinterließ eine Narbe auf seinem Kopf
Dr. Heather Shaw, die nationale Koordinatorin des Prozesses, beschrieb ihn als „eines der aufregendsten Dinge, die wir seit langem gesehen haben“.
Sie sagte: „Ich denke, es besteht eine echte Hoffnung, dass dies die entscheidenden Faktoren für die Immuntherapie sein werden.“
„Wir haben lange nach etwas gesucht, das die Immuntherapien, die wir bereits haben, ergänzen könnte – von denen wir wissen, dass sie für Patienten lebensverändernd sein können –, aber mit etwas, das ein wirklich akzeptables Nebenwirkungsprofil aufweist.“
„Und diese Therapien scheinen dieses Versprechen zu bieten.“
Zur Herstellung der Impfung wird dem Patienten während der Operation eine Tumorprobe entnommen. Anschließend sequenzieren Wissenschaftler die Tumorgene, um von Krebszellen produzierte Proteine, sogenannte Neoantigene, zu identifizieren, die eine Immunantwort auslösen.
Diese werden dann verwendet, um einen individualisierten mRNA-Impfstoff zu erstellen, der den Körper des Patienten anweist, T-Zellen zu erzeugen, um die spezifische Mutationssignatur der Tumore zu bekämpfen.
Die T-Zellen greifen dann den Tumor an und töten die Krebszellen ab, während das Immunsystem künftige Schurkenzellen erkennen sollte, um hoffentlich ein Wiederauftreten des Krebses zu verhindern.
Dr. Shaw fügte hinzu: „Dies ist eine sehr individualisierte Therapie und in mancher Hinsicht weitaus cleverer als ein Impfstoff.“
„Es ist absolut maßgeschneidert für den Patienten – man könnte es nicht an den nächsten Patienten weitergeben, weil man nicht erwarten würde, dass es funktioniert.“
„Sie haben möglicherweise einige gemeinsame neue Antigene, aber sie haben wahrscheinlich ihre eigenen, sehr individuellen neuen Antigene, die für ihren Tumor wichtig sind, und daher ist er wirklich personalisiert.“
Daten aus einer kleineren, im Dezember veröffentlichten Phase-2-Studie ergaben, dass bei Menschen mit schweren Hochrisiko-Melanomen, die die Impfung zusätzlich zur MSD-Immuntherapie Keytruda erhielten, die Wahrscheinlichkeit, zu sterben oder nach drei Jahren wieder an Krebs zu erkranken, fast halb so hoch war (49 Prozent). denen nur Keytruda gegeben wurde.
Die Patienten erhielten alle drei Wochen ein Milligramm des mRNA-Impfstoffs für maximal neun Dosen und etwa ein Jahr lang alle drei Wochen 200 Milligramm Keytruda (maximal 18 Dosen).
Die globale Phase-3-Studie wird nun ein breiteres Patientenspektrum umfassen, darunter mindestens 70 britische Patienten in acht Zentren, darunter in London, Manchester, Edinburgh und Leeds.
Er erhielt eine neue Krebsspritze, die in nur acht Wochen auf den Patienten zugeschnitten ist und den Körper anweist, Proteine zu produzieren, um ein Wiederauftreten von tödlichem Hautkrebs zu verhindern
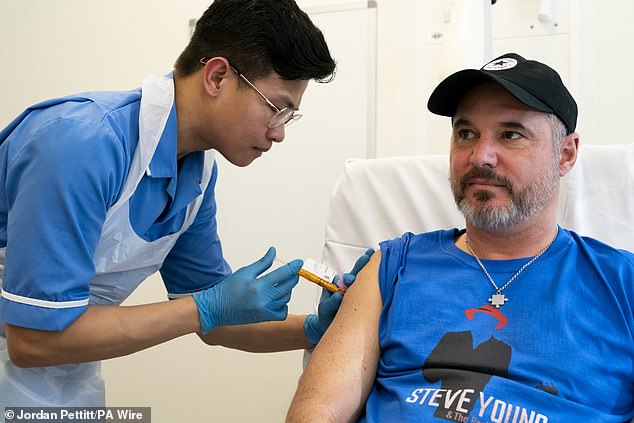
Krankenschwester Christian Medina verabreicht dem Patienten Steve Young im University College London Hospital seine erste Impfung
Die Therapiekombination wird auch bei Lungen-, Blasen- und Nierenkrebs erprobt.
Einer der ersten Patienten in der Studie am UCLH ist Steve Young, 52, aus Stevenage, nachdem sich herausstellte, dass es sich bei einer Beule am Kopf, die er seit etwa einem Jahrzehnt hatte, um ein Melanom handelte.
Herr Young sagte, als er von dem Prozess an der UCLH erfuhr, habe er „mein Geek-Radar wirklich aktiviert“.
Er sagte: „Es hat wirklich mein Interesse geweckt.“ Als sie diese mRNA-Technologie erwähnten, die möglicherweise zur Krebsbekämpfung eingesetzt wird, dachte ich nur: „Das hört sich faszinierend an“, und mir geht es immer noch genauso. Ich bin wirklich, wirklich aufgeregt.
„Das ist meine beste Chance, den Krebs im Keim zu ersticken.“
Die mRNA-basierte Technologie in dieser Studie richtet sich an Menschen, bei denen bereits Hochrisiko-Melanome entfernt wurden

Dr. Heather Shaw, die nationale Koordinatorin des Prozesses, beschrieb ihn als „eines der aufregendsten Dinge, die wir seit langem gesehen haben“.
Vassiliki Karantza, stellvertretende Vizepräsidentin von MSD Research Laboratories, sagte: „Diese Studie zeigt unsere kontinuierlichen Bemühungen, neuartige Behandlungsmöglichkeiten für Patienten mit Melanomen voranzutreiben, und wir freuen uns auf die Ausweitung unseres umfassenden klinischen Entwicklungsprogramms auf weitere Tumorarten.“
Lawrence Young, Professor für Molekulare Onkologie an der University of Warwick, der nicht an der Studie beteiligt ist, sagte: „Dies ist eine der aufregendsten Entwicklungen in der modernen Krebstherapie.“
„Die Kombination eines personalisierten Krebsimpfstoffs zur Verstärkung einer spezifischen Immunantwort auf den Tumor des Patienten mit der Verwendung eines Antikörpers zur Aufhebung der Bremse der körpereigenen Immunantwort hat sich bei Patienten, deren ursprünglicher Hautkrebs (Melanom) entfernt wurde, bereits als vielversprechend erwiesen.“
„Die Hoffnung besteht darin, dass dieser Ansatz auf andere Krebsarten wie Lungen- und Dickdarmkrebs ausgeweitet werden könnte.“


