Eine Studie ergab, dass Krankenhäuser ihre Behandlungsteilnehmer anhand von Zielen und nicht anhand des klinischen Bedarfs auswählen.
Das Bestreben, nationale Leistungsziele zu erreichen, hat dazu geführt, dass Trusts das System „austricksen“, oft auf Kosten der Patientensicherheit.
Unter Tony Blairs Labour-Regierung eingeführte Maßnahmen wie die 18-wöchige Überweisung zur Standardbehandlung haben laut Forschern einen „Schwelleneffekt“ erzeugt.
Dies bedeutet, dass Patienten, die dem Ziel am nächsten sind, häufig Vorrang haben – während diejenigen, die am wenigsten oder am längsten warten, fälschlicherweise ignoriert werden können.
Forscher der Universität Birmingham analysierten zwischen Januar 2016 und September 2021 monatliche Daten zu Behandlungswartezeiten für alle 144 nicht-spezialisierten Akutkrankenhäuser des NHS in England.
Bei genauerer Betrachtung des 18-wöchigen Überweisungsziels zur Behandlung zeigte sich laut den im BMJ vorgelegten Ergebnissen ein „Spitze“ um den Zielschwellenwert
Dazu gehörte die Einweisung ins Krankenhaus, eine Operation, der Beginn einer Medikamenteneinnahme, die Anpassung eines medizinischen Geräts, die Überwachung des Zustands oder die Beratung durch einen Arzt zur Behandlung einer Erkrankung.
Anschließend analysierten sie die Wartezeiten für alle Patienten, bevor sie sich 13 spezifische Behandlungsgruppen anschauten, darunter Kardiologie, allgemeine Chirurgie, Trauma und Orthopädie, Urologie sowie Hals-Nasen-Ohrenheilkunde.
Bei genauerer Betrachtung des 18-wöchigen Überweisungsziels zur Behandlung zeigte sich laut den im BMJ vorgelegten Ergebnissen ein „Spitze“ um den Zielschwellenwert.
Ihre Analyse ergab, dass sich der Anteil der NHS-Krankenhausstiftungen, die das Ziel erreichten, im Laufe der Zeit verschlechterte und von 92 Prozent im Zeitraum 2015–2016 auf 64 Prozent im Zeitraum 2021–22 sank.
Als im Jahr 2016 die finanziellen Sanktionen für verfehlte Ziele aufgehoben wurden, ging der Anteil der Patienten, die innerhalb von 18 Wochen behandelt wurden, zurück, während er bei Covid in den Jahren 2020–21 stark zurückging, bevor er sich allmählich erholte.
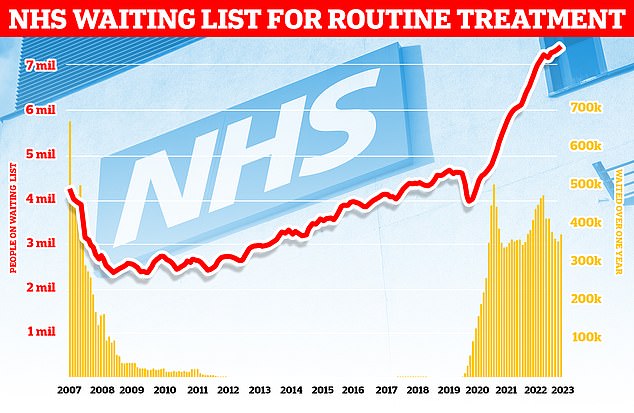
Die Zahl der Menschen, die in England auf eine routinemäßige Krankenhausbehandlung warten, stieg im April auf den Rekordwert von 7,42 Millionen (rote Linie), wie Zahlen zeigen. Mehr als 370.000 Menschen in der Warteschlange für Routineoperationen wie Hüftgelenkersatz warteten mehr als ein Jahr (gelbe Balken)
Die Daten zeigten wiederholt einen starken Anstieg der Zahl der Trusts, die genau die 92-Prozent-Zielschwelle für den 18-Wochen-Standard erreichten, gefolgt von einem starken Rückgang, nachdem das Ziel erreicht worden war.
Dies deutet darauf hin, dass einige Stiftungen die Mindestanzahl an Patienten behandeln, die weniger als 18 Wochen auf die Einhaltung des Standards warten, sagen die Forscher.
Dieser Schwelleneffekt verschwand erst in den Geschäftsjahren 2020-21 und 2021-22, als die COVID-19-Pandemie es den meisten Krankenhäusern nahezu unmöglich machte, den Zielwert zu erreichen.
Krankenhäuser, die kurz davor stehen, das Ziel zu erreichen, werden wahrscheinlich Maßnahmen ergreifen, um das Ziel zu beseitigen, während Krankenhäuser, die weiter entfernt sind, sich möglicherweise nicht darum kümmern, weil sie „entmutigt sind und das Gefühl haben, dass weitere Anstrengungen zwecklos sind“.
Wie auch immer, das Ziel „kann die klinische Entscheidungsfindung verzerren“, schlagen die Forscher vor, obwohl die Studie die dahinter stehenden Verhaltensauslöser und Motivationen nicht untersuchte.
Sie kommen zu dem Schluss: „Unsere Ergebnisse deuten darauf hin, dass Krankenhausträger ihre Behandlungsauswahl auf der Grundlage der Zielvorgabe und nicht anhand des klinischen Bedarfs treffen können, da die Zielvorgabe keine Ermutigung zur Behandlung von Patienten bietet, die nur kurze Zeit gewartet haben oder die die 18-jährige Wartezeit bereits überschritten haben. Woche warten.’
Sie schlagen vor, dass politische Entscheidungsträger bei der Verwendung von Zielen vorsichtig sein sollten, da diese „sorgfältig gestaltet werden sollten, um Schwelleneffekte abzuschwächen“.
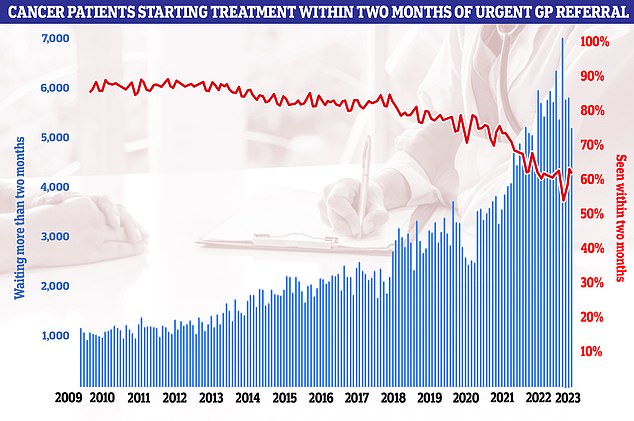
Sechs von zehn Krebspatienten begannen die Behandlung innerhalb von zwei Monaten nach einer dringenden Überweisung an den Hausarzt (rote Linie). Dies ist ein Rückgang gegenüber März und deutlich unter dem NHS-Ziel von 85 Prozent. Das bedeutet, dass 5.178 Patienten (blaue Balken) länger auf eine Operation, Chemo- oder Strahlentherapie warten mussten
Dies geschieht, nachdem der NHS grünes Licht erhalten hat, die Zahl der Krebswartezeitindikatoren, an denen Krankenhäuser gemessen werden, von zehn auf drei zu senken.
Zu den Verlusten gehört die Verpflichtung, dass 93 Prozent der Patienten innerhalb von zwei Wochen nach Erhalt einer dringenden Überweisung von einem Hausarzt einen Spezialisten aufsuchen müssen.
Nigel Edwards, Geschäftsführer des Nuffield Trust, einer Denkfabrik für Gesundheit, sagte, die Studie „reiht sich in eine lange Litanei von Beispielen für die unbeabsichtigten Auswirkungen von Zielen ein.“
In einem verlinkten Leitartikel zitiert er den Mid-Staffordshire-Krankenhausskandal und erklärt, dass die Verfolgung finanzieller Ziele und eine kurzfristige Fokussierung auf die Erfüllung von Anforderungen zur Qualifikation für eine größere organisatorische Autonomie zu unsicheren Personalbesetzungen und mangelnder Aufmerksamkeit für wichtige Themen geführt hätten Qualität und Sicherheit sowie ein erheblicher Verfall der Elemente einer Kultur der Fürsorge.
Dazu gehört, von den Mitarbeitern ein unhaltbares Maß an Arbeit zu fordern, um das Ziel zu erreichen, und fast alles andere auszuschließen; und das „Spielen“ der Ziele, was zu einem Wettrüsten mit immer komplexeren Regeln führen kann, die darauf abzielen, diese Praxis zu eliminieren, schlägt er vor.
Er sagte, der NHS habe sich oft auf Input-Ziele statt auf Ergebnisse konzentriert und auf die Förderung des „Erreichens der Zahlen“ statt auf die Entwicklung eines besseren Verständnisses des Problems, und oft ohne die Einbeziehung der für die Umsetzung Verantwortlichen, fügt er hinzu.
Er sagte: „Wirksame Systeme zur Leistungsverbesserung können nicht nur auf Zielen aufgebaut werden, sondern erfordern ein hohes Maß an Urteilsvermögen des Managements.“
„Das Verbesserungssystem und die lokalen Teams, die Verbesserungen liefern, benötigen beide die Managementkapazität, um gute Urteile zu fällen, um die Probleme des Spielens, der Überversprechen und anderer perverser Methoden, die Metrik zu verfolgen und dabei den Kern zu verfehlen, zu vermeiden.“
Ein NHS-Sprecher sagte: „Der Vorschlag, dass der NHS den Trusts einen Anreiz gibt, sich nicht mehr um die Behandlung von Menschen zu kümmern, sobald diese 18 Wochen vergangen sind, ist Unsinn – die Behandlungspriorität wird durch die klinischen Bedürfnisse der Patienten bestimmt, die von Ärzten ermittelt wurden, sowie durch diejenigen, die am längsten warten.“
„Der NHS verfügt über einen klaren Plan zur Reduzierung des Covid-Rückstands, der sich zwangsläufig infolge der Pandemie aufgebaut hat, mit erheblichen Fortschritten bei der Reduzierung der längsten Wartezeiten.“

