Von
Das CDC gab nach einer Übertragung der Vogelgrippe H5N1 von der Kuh auf den Menschen in Texas eine Gesundheitswarnung heraus und markierte damit eine besorgniserregende Entwicklung bei der Ausbreitung dieses hochpathogenen Virus, das weltweit verschiedene Arten befällt und potenzielle Pandemierisiken birgt.
Ein texanischer Landarbeiter hat sich durch Milchvieh mit H5N1 infiziert, was auf einen neuen Übertragungsweg hindeutet Virusdie beim Menschen eine hohe Sterblichkeitsrate und vielfältige Symptome aufweist.
Die US-amerikanischen Zentren für die Kontrolle und Prävention von Krankheiten (CDC) haben eine Gesundheitswarnung herausgegeben, nachdem der erste Fall der H5N1-Vogelgrippe oder Vogelgrippe offenbar von einer Kuh auf einen Menschen übergesprungen ist.
Ein Landarbeiter in Texas hat sich bei einem Ausbruch bei Milchkühen mit dem Virus infiziert. Dies ist der zweite menschliche Fall in den USA; Ein Geflügelarbeiter wurde 2022 in Colorado positiv getestet.
Der beim texanischen Landarbeiter identifizierte Virusstamm ist nicht leicht von Mensch zu Mensch übertragbar und stellt daher keine pandemische Gefahr dar. Aber es ist trotzdem eine bedeutende Entwicklung.
Eine Person wurde positiv auf Vogelgrippe getestet, nachdem sie Kühen ausgesetzt war, von denen angenommen wurde, dass sie mit dem Virus infiziert sind. Es ist das zweite Mal, dass ein Mensch in den USA mit H5N1 infiziert wurde https://t.co/jJidEQbIEF
– Wissenschaftlicher Amerikaner (@sciam) 4. April 2024
Einige Hintergrundinformationen zur Vogelgrippe
Es gibt zwei Arten der Vogelgrippe: hochpathogen und niedrigpathogen, je nachdem, wie stark der Virus bei Vögeln ausfällt. H5N1 ist eine hochpathogene Vogelgrippe.
H5N1 trat erstmals 1997 in Hongkong und 2003 in China auf und verbreitete sich durch Wildvogelwanderungen und Geflügelhandel. Es hat in Geflügelfarmen immer wieder zu Epidemien geführt, gelegentlich auch bei Menschen.
Influenza-A-Viren wie H5N1 werden weiter in Varianten, sogenannte Kladen, unterteilt. Die einzigartige Variante, die die aktuelle Epidemie verursacht, ist die H5N1-Klade 2.3.4.4b, die Ende 2020 auftauchte und mittlerweile weltweit, insbesondere in Amerika, verbreitet ist.
In der Vergangenheit konnten Ausbrüche durch Tötung infizierter Vögel kontrolliert werden, und H5N1 starb für eine Weile aus. Dies wird jedoch aufgrund der zunehmenden Ausbrüche seit 2021 immer schwieriger.
Wilde Tiere sind jetzt im Spiel
Wasservögel (Enten, Schwäne und Gänse) sind die Hauptverbreiter der Vogelgrippe weltweit, da sie über bestimmte Routen, die Australien umgehen, um die ganze Welt wandern. Der wichtigste Umschlagplatz für Wasservögel auf der ganzen Welt ist der Quinghai-See in China.
Aber es gibt immer mehr infizierte Vögel, die keine Wasservögel sind, etwa echte Drosseln und Raubvögel, die andere Flugrouten nutzen. Besorgniserregend ist, dass sich die Infektion auch auf die Antarktis ausgeweitet hat, was bedeutet, dass Australien jetzt durch andere Vögel gefährdet ist Spezies die hier fliegen.
H5N1 hat seit 2021 in beispielloser Weise zugenommen, und weltweit haben sich immer mehr Säugetiere, darunter Seelöwen, Ziegen, Rotfüchse, Kojoten und sogar Haushunde und -katzen, infiziert.
Wildtiere wie Rotfüchse, die in stadtnahen Gebieten leben, sind ein möglicher neuer Ausbreitungsweg auf Bauernhöfe, Haustiere und Menschen.
Milchkühe und Ziegen sind mittlerweile in mindestens 17 Betrieben in sieben US-Bundesstaaten mit H5N1 infiziert.
Was sind die Symptome?
Weltweit gab es seit 2003 14 Fälle des H5N1-Virus vom Typ 2.3.4.4b beim Menschen und insgesamt 889 H5N1-Fälle beim Menschen.
Frühere Fälle beim Menschen zeigten eine schwere Atemwegserkrankung, aber H5N1 2.3.4.4b verursacht Krankheiten, die auch andere Organe wie Gehirn, Augen und Leber betreffen.
In neueren Fällen kam es beispielsweise zu neurologischen Komplikationen wie Krampfanfällen, Organversagen und Schlaganfall. Schätzungen zufolge sterben etwa die Hälfte der mit H5N1 infizierten Menschen.
Der Fall des texanischen Landarbeiters scheint mild zu verlaufen. Diese Person litt an einer Bindehautentzündung, was ungewöhnlich ist.
Lebensmittelsicherheit
Der Kontakt mit erkranktem Geflügel ist ein wesentlicher Risikofaktor für eine Infektion des Menschen. Ebenso dürfte der Landarbeiter in Texas engen Kontakt mit den infizierten Rindern gehabt haben.
Das CDC weist darauf hin, dass pasteurisierte Milch und gut gekochte Eier sicher sind. Allerdings kann der Umgang mit infiziertem Fleisch oder Eiern beim Kochen oder das Trinken von nicht pasteurisierter Milch ein Risiko darstellen.
Obwohl es in australischem Geflügel oder Rind kein H5N1 gibt, sind hygienische Lebensmittelpraktiken immer eine gute Idee, da Rohmilch oder schlecht gekochtes Fleisch, Eier oder Geflügel mit Mikroben wie Salmonellen kontaminiert sein können E coli.
Wenn es keine Pandemie ist, warum machen wir uns dann Sorgen?
Seit etwa 2005 befürchten Wissenschaftler, dass die Vogelgrippe eine Pandemie auslösen könnte. Vogelgrippeviren verbreiten sich beim Menschen nicht so leicht. Aber wenn ein Vogelvirus mutiert und sich auf den Menschen ausbreitet, kann es eine Pandemie auslösen.
Eine Sorge besteht darin, dass, wenn Vögel ein Tier wie ein Schwein infizieren, dies als genetisches Mischgefäß fungiert. In Gebieten, in denen Menschen und Nutztiere in unmittelbarer Nähe leben, beispielsweise auf Bauernhöfen, Märkten oder sogar in Häusern mit Hinterhofgeflügel, ist die Wahrscheinlichkeit höher, dass sich Vogel- und menschliche Grippestämme vermischen und mutieren und einen neuen Pandemiestamm verursachen.
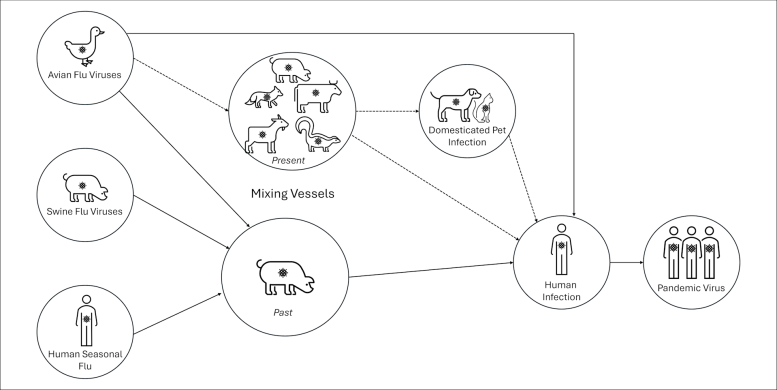
Es gibt eine Reihe möglicher Wege zu einer durch Influenza verursachten Pandemie. Bildnachweis: Vom Autor bereitgestellt
Die in Texas infizierten Kühe wurden getestet, weil die Landwirte bemerkten, dass sie weniger Milch produzierten. Wenn Fleischrinder in ähnlicher Weise betroffen sind, ist die Identifizierung möglicherweise nicht so einfach, und der wirtschaftliche Verlust für die Landwirte kann einen Anreiz darstellen, Infektionen zu testen oder zu melden.
Wie können wir eine Pandemie verhindern?
Derzeit gibt es keine Übertragung von H5N1 zwischen Menschen, sodass keine unmittelbare Gefahr einer Pandemie besteht.
Allerdings kommt es nun zu einer beispiellosen und anhaltenden Infektion mit der H5N1-Klade 2.3.4.4b in landwirtschaftlichen Betrieben, bei Wildtieren und bei einem größeren Spektrum an Wildvögeln als je zuvor, was die Wahrscheinlichkeit erhöht, dass H5N1 mutiert und eine Pandemie auslöst.
Im Gegensatz zur früheren Epidemiologie der Vogelgrippe, bei der die Hotspots in Asien lagen, liegen die neuen Hotspots (und wahrscheinlichen Entstehungsorte einer Pandemie) auf dem amerikanischen Kontinent, in Europa oder in Afrika.
Pandemien nehmen exponentiell zu, daher sind Frühwarnungen vor Ausbrüchen bei Tieren und Menschen von entscheidender Bedeutung. Wir können Infektionen mithilfe von Überwachungstools wie unserer EPIWATCH-Plattform überwachen.
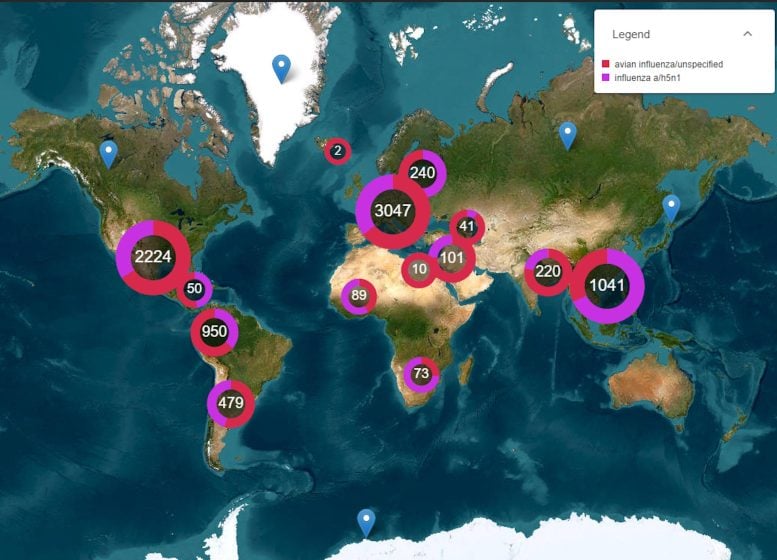
Diese Karte zeigt Vogelgrippeberichte auf EPIWATCH. Bildnachweis: EPIWATCH/Autor bereitgestellt
Je früher Epidemien erkannt werden, desto größer sind die Chancen, sie auszumerzen und rasch Impfstoffe zu entwickeln.
Obwohl es einen Impfstoff für Vögel gibt, wurde dieser bis vor Kurzem weitgehend vermieden, da er nur bedingt wirksam ist und Ausbrüche überdecken kann. Da es jedoch nicht mehr möglich ist, einen Ausbruch durch die Tötung infizierter Vögel einzudämmen, haben einige Länder wie Frankreich im Jahr 2023 mit der Impfung von Geflügel begonnen.
Für den Menschen bieten saisonale Grippeimpfstoffe möglicherweise einen geringen Kreuzschutz, aber für den besten Schutz müssen die Impfstoffe genau auf den Pandemiestamm abgestimmt sein, und das braucht Zeit. Die Grippepandemie 2009 begann in Australien im Mai, die Impfstoffe waren jedoch bereits im September verfügbar, nachdem die Pandemie ihren Höhepunkt erreicht hatte.
Um das Risiko einer Pandemie zu verringern, müssen wir herausfinden, wie sich H5N1 auf so viele Säugetierarten ausbreitet, welche neuen Wildvogelpfade ein Risiko darstellen und auf frühe Anzeichen von Ausbrüchen und Krankheiten bei Tieren, Vögeln und Menschen achten. Auch eine wirtschaftliche Entschädigung für Landwirte ist von entscheidender Bedeutung, um sicherzustellen, dass wir alle Ausbrüche erkennen und eine Beeinträchtigung der Nahrungsmittelversorgung vermeiden.
Geschrieben von:
- C Raina MacIntyre – Professorin für globale Biosicherheit, NHMRC L3 Research Fellow, Leiterin des Biosicherheitsprogramms, Kirby Institute, UNSW Sydney
- Ashley Quigley – Senior Research Associate, Global Biosecurity, UNSW Sydney
- Haley Stone – Doktorandin, Biosicherheitsprogramm, Kirby Institute, UNSW Sydney
- Matthew Scotch – stellvertretender Forschungsdekan und Professor für biomedizinische Informatik, College of Health Solutions, Arizona State University
- Rebecca Dawson – Wissenschaftliche Mitarbeiterin, Kirby Institute, UNSW Sydney
Adaptiert aus einem Artikel, der ursprünglich in The Conversation veröffentlicht wurde.![]()

