Ein Arzt der Mayo Clinic ist bestrebt, Diabetes noch zu seinen Lebzeiten zu heilen, nachdem bei drei seiner Kinder die Typ-1-Form der Erkrankung diagnostiziert wurde.
Dr. Quinn Peterson, Direktor des Islet Engineering and Replacement Laboratory an der Mayo Clinic in Minnesota, verfolgte eine Karriere in der Entwicklung von Chemotherapeutika für Krebspatienten, als bei seiner damals dreijährigen Tochter Clarissa im Jahr 2010 Diabetes diagnostiziert wurde.
„Das war ein sehr bedeutsames Ereignis im Leben unserer Familie“, sagte er gegenüber DailyMail.com.
„Als Vater fühlte ich mich dafür verantwortlich, dass ich die Verantwortung trage, wenn ich in irgendeiner Weise dazu beitragen könnte, das Leiden dieser Krankheit zu lindern, nicht nur für meine Tochter, sondern für alle, die an dieser Krankheit leiden.“ das zu tun.’
Seit die Diagnose bei Clarissa, die jetzt 17 Jahre alt ist, gestellt wurde, wurden auch zwei von Dr. Petersons jüngeren Kindern – Tochter Sarah, 12, und Sohn Seth, 8 – diagnostiziert.
Dr. Quinn Peterson (ganz links) verlagerte seinen Fokus auf die Diabetesforschung, nachdem bei seiner ältesten Tochter Clarissa (Mitte) die Krankheit diagnostiziert wurde. Er leitet jetzt ein Team an der Mayo Clinic, das an Behandlungen arbeitet, um die Krankheit schließlich zu heilen
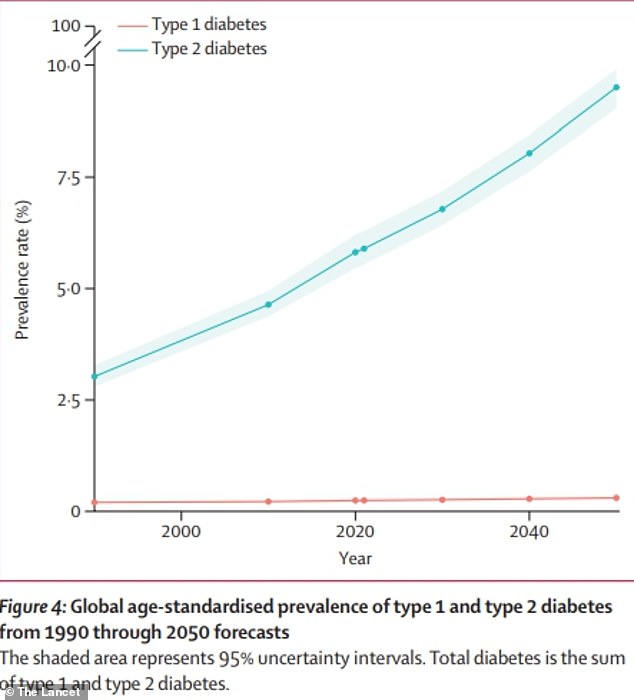
Die obige Grafik zeigt Schätzungen für weltweite Diabetesfälle. Es wird prognostiziert, dass sich die Zahl der Menschen mit dieser Erkrankung bis zum Jahr 2050 im Vergleich zu 2021 mehr als verdoppeln wird
Das Team von Dr. Peterson entwickelt derzeit eine zellbasierte Therapie, die den Bedarf an zusätzlichem Insulin ersetzen könnte – und sie befindet sich bereits in der Erprobung.
Er hofft, dass Behandlungen wie diese den weltweit zunehmenden Diabetes letztlich heilen könnten.
„Es war eine sehr lohnende Erfahrung für mich, an etwas arbeiten zu dürfen, für das ich eine so persönliche Leidenschaft hege.“ Aber diese Leidenschaft ist seit der Diagnose meiner Kinder nur noch stärker geworden.“
Dr. Peterson bemerkte, dass er die Herausforderungen gesehen habe, mit denen seine Kinder konfrontiert seien, wenn sie mit Typ-1-Diabetes leben.
Seine Kinder müssen sich nicht nur jeden Tag Insulin spritzen, sondern müssen sich auch wie Außenseiter fühlen – etwa, dass sie auf Partys auf den Geburtstagskuchen verzichten oder beim Sport draußen sitzen.
Die Familie macht sich auch Sorgen über die Komplikationen, mit denen die Kinder konfrontiert werden, da die Erkrankung ihr Risiko für Herzerkrankungen aufgrund verengter Blutgefäße sowie Nieren- und Augenproblemen erhöht.
Diese Probleme führen dazu, dass Menschen mit Typ-1-Diabetes tendenziell früher sterben – wobei jüngste Schätzungen darauf hindeuten, dass die Lebenserwartung zwischen sieben und 20 Jahren sinken kann.

Das Team von Dr. Peterson arbeitet an einer Form der Zellersatztherapie, bei der erkrankte insulinproduzierende Zellen durch gesunde ersetzt werden

„Meine Kinder sind unglaublich mutig. „Sie gehen mit viel Mut und viel Selbstvertrauen mit dieser Krankheit um“, sagte Dr. Peterson über seine Kinder, von denen drei Typ-1-Diabetiker sind
Diabetes ist eine chronische Erkrankung, bei der die Bauchspeicheldrüse nicht genügend Betazellen produzieren kann, die Insulin produzieren. Insulin reguliert den Blutzucker, auch Glukose genannt, den der Körper zur Energiegewinnung benötigt.
Wenn der Körper nicht genügend Insulin produzieren kann, verbleibt zu viel Blutzucker im Blutkreislauf. Dies kann zu Herzerkrankungen, Nierenerkrankungen, Nervenschäden und anderen dauerhaften Gesundheitsproblemen führen.
Nach Angaben der Centers for Disease Control and Prevention (CDC) leiden etwa 38 Millionen Kinder in den USA an Diabetes, und jedes fünfte Kind wird nicht diagnostiziert.
Bei Typ-1-Diabetes führt eine Autoimmunreaktion dazu, dass der Körper die Produktion von Insulin einstellt. Dies kann in jedem Alter diagnostiziert werden und die CDC schätzt, dass fünf bis zehn Prozent der Amerikaner daran leiden.
Typ-2-Diabetes hingegen entwickelt sich über viele Jahre und wird meist bei Erwachsenen diagnostiziert. Dies geschieht, wenn das körpereigene Insulin den Blutzuckerspiegel nicht auf einem normalen Niveau halten kann. Fettleibigkeit ist ein wesentlicher Risikofaktor für diese Form, von der mehr als 90 Prozent der Diabetiker betroffen sind.
Sowohl Typ-1- als auch Typ-2-Diabetes nehmen zu, wobei die Zahl der Fälle in den nächsten drei Jahrzehnten voraussichtlich auf 1,3 Milliarden ansteigen wird.
Experten schätzen, dass die explosionsartige Zunahme der Fälle – mehr als das Doppelte der derzeit 529 Millionen – vor allem auf die immer größer werdende Gürtellinie der Welt zurückzuführen sein wird.
Eine letztes Jahr im Journal of the American Heart Association veröffentlichte Studie ergab beispielsweise, dass Fettleibigkeit mit 30 bis 53 Prozent der jährlichen Diabetes-Neuerkrankungen in den USA verbunden ist.
Das CDC schätzt, dass vier von zehn Amerikanern fettleibig sind, Tendenz steigend. Zwischen März 2020 und März 2021 stieg die Zahl beispielsweise um 3 Prozent.
Ernährungsfaktoren könnten eine Rolle spielen, da die amerikanische Ernährung reich an Zucker und verarbeiteten Lebensmitteln ist – bekannte Risiken für die Erkrankung.
Dr. Peterson und sein Team arbeiten an einer Zellersatztherapie für Typ-1-Diabetiker, bei der neue, gesunde Zellen in den Körper eingebracht werden, um kranke oder beschädigte Zellen zu ersetzen.
In diesem Fall würden unreife Stammzellen in Zellen umgewandelt, die ähnlich wie Betazellen funktionieren. Sie können auch in Zellen umgewandelt werden, die die Funktion von Alphazellen nachahmen, die ein Hormon namens Glykogen produzieren, das ähnlich wie Glukose funktioniert und den Blutzucker erhöht.
Diese Zellen befinden sich normalerweise in einer Region der Bauchspeicheldrüse, die als Insel bezeichnet wird.
„Diese drei Zelltypen arbeiten als Gemeinschaft zusammen.“ Sie kommunizieren miteinander. Sie signalisieren sich gegenseitig, bei der Regulierung des Blutzuckerspiegels zusammenzuarbeiten“, sagte Dr. Peterson.
„Dies wäre ein Zellprodukt, das wir diesen Personen transplantieren können und das es diesen Personen dann ermöglichen würde, ihr eigenes Insulin zu produzieren, anstatt sich täglich Insulin spritzen zu lassen.“
„Die Zellen, die wir erzeugen, sind wie eine lebende Medizin, die in der Lage wäre, die Glukosemenge in der Umgebung zu erkennen und die entsprechende Menge Insulin für diese Patienten abzusondern.“
Dies würde auch die Notwendigkeit ersetzen, den Blutzuckerspiegel zu überwachen, was Dr. Peterson bei seinen Kindern mehrmals täglich vom Aufwachen bis zum Schlafengehen durchführt.
Während das Team die Behandlung in erster Linie bei Patienten mit Typ-1-Diabetes evaluiert, sagte Dr. Peterson, dass es auch bei Patienten mit Typ-2-Diabetes potenzielle Vorteile geben könnte.
Patienten könnten davon ausgehen, dass dies durch einen kleinen chirurgischen Eingriff erreicht wird, bei dem die Zellen direkt unter der Hautoberfläche implantiert werden.
Dr. Peterson schätzt, dass die Zellen etwa fünf Jahre überleben können.
„Für Personen, die an dieser Krankheit leiden, sind wir optimistisch, dass wir im Zuge der weiteren Fortschritte in Richtung klinischer Studien erhebliche Verbesserungen im Versorgungsstandard der Patienten feststellen können“, sagte er.
Er warnt jedoch davor, dass es noch mehrere Jahre dauern könnte, bis die Zelltherapie in klinische Studien am Menschen gelangt, und sogar noch länger, bis sie zur Standardbehandlung wird.
Dennoch bleibt er hinsichtlich des Potenzials optimistisch.
„Das gibt mir viel Hoffnung.“ „Ich sehe jeden Tag, wie schwer es ist, mit dieser Krankheit zu leben“, sagte Dr. Peterson.
„Meine Kinder sind unglaublich mutig. Sie gehen mit viel Mut und viel Selbstvertrauen mit dieser Krankheit um.
„Aber es gibt ruhige Momente, in denen sie mit mir und meiner Frau die Kämpfe teilen, mit denen sie mit dieser Krankheit konfrontiert sind, die Schwierigkeiten, die sie auf emotionaler, persönlicher und körperlicher Ebene für sie bedeutet.“
„Für mich gibt die Idee, eine Zellersatztherapie zu entwickeln, große Hoffnung, nicht nur für meine Kinder, sondern für alle Patienten, die damit zu kämpfen haben, dass ihr Leiden gelindert werden kann.“
„Sie können auf eine Zukunft hoffen, in der Typ-1-Diabetes nicht mehr die heutige Herausforderung darstellt und in der sie ein normales Leben ohne den Stress führen können, der mit dieser Krankheit einhergeht.“

